严盛医生的科普号
- 精选 肝移植治疗结直肠癌肝转移
多年来,肝移植在多种恶性肿瘤中的效果越来越明显。最常见的适应症仍然是肝细胞癌 (HCC),现在预计肝细胞癌患者移植后的长期生存率(5 年)可达 75%。除了肝细胞癌之外,肝移植还被用于治疗其他几种类型的癌症,例如胆管癌、神经内分泌肝转移癌,以及更罕见的肝母细胞瘤和血管肉瘤。鉴于肿瘤学的进步伴随着移植技术和免疫抑制方案的改进,最近出现了一个新的移植肿瘤学领域,这为重新考虑肝移植在晚期恶性肿瘤中的作用创造了机会。 肝移植在治疗结直肠癌肝转移中已经在小范围内进行了探索,近年来发展迅速。肝移植可被视为肝脏恶性肿瘤手术治疗的最终选择,因为整个器官以及所有转移性肿瘤负荷都被替换。尽管化疗的进步在很大程度上有助于结直肠癌肝转移的治疗,但许多接受延长化疗疗程的患者最终会出现严重的肝功能障碍,偶尔会出现肝衰竭。因此,合理的手术方式,包括肝移植成为了病人更好的选择。 任何事物的发展都不是一蹴而就的。在早些年,肝移植治疗结直肠癌肝转移的首次试验未能证明对病人有任何生存益处,一度成为肝移植的绝对禁忌症。Mühlbacher等人在1991年发表的系列研究,其中包括25名结直肠癌肝转移肝移植的患者,报告的5年总生存率仅仅为12%。 20年前,移植和肿瘤外科领域的进步以及挪威可用的供体移植物库相对较多,促使奥斯陆的研究人员启动了一项关于结直肠癌肝转移肝移植的随机对照试验(SECA 研究)。根据对16名患者的初步分析,这项试点研究的初步结果显示出令人鼓舞的生存趋势。 2013 年,Hagness 及其同事报告了SECA研究的结果,其中共有21名患者接受了移植,最终数据显示5年生存率为 60%,1年无病生存率是35%。 随后 Toso等人代表 'Compagnons Hépato-biliaires' 发表了一项多机构回顾性队列研究的结果,该研究对12名接受肝移植治疗的结直肠癌肝转移患者进行了研究。结果与挪威数据基本一致,1 年和 5 年生存率为 83% 和 50%,1 年和 5 年无病生存率分别为 56% 和 38%。这些数据都显示出了令人鼓舞的效果。 总之,随着肝移植作为一种新型的、额外的干预措施出现,结肠癌肝转移患者具备了更多的治疗选择。随着移植领域、肿瘤治疗领域和影像诊断学的发展,肝移植在肝转移癌治疗上的作用会越来越大。
 严盛 主任医师 浙江大学医学院附属第二医院 肝胆胰外科865人已读
严盛 主任医师 浙江大学医学院附属第二医院 肝胆胰外科865人已读 - 精选 结肠癌多发肝转移竟还能根治!
病史简介: ? 病史:徐大爷今年4月份因间断性左下腹痛至我院就诊,一开始不以为意,以为只是普通的吃坏肚子了,这一查啊吓了一大跳,腹部CT提示乙状结肠上长了个瘤子,还是考虑恶性的,甚至连远处的肝脏都有转移了。赶紧做了个电子结肠镜检查,提示:距肛门约25cm可见占位,肠腔狭窄,内镜无法通过,予活检,病理提示:高-中分化腺癌。肝脏磁共振提示肝脏多发转移,胸部CT未见转移。这下彻底确诊了,徐大爷也是懵了,连忙办理了住院手续。 ? 既往史、个人史、婚育史及家族史:无殊。这也是徐大爷自己百思不得其解的地方,以前身体都硬朗着呢,怎么突然就得了这个玩意儿。 ? 住院治疗后,主管医生们马上开展了多学科的讨论,最终讨论意见如下: 1)目前乙状结肠原发灶无出血、梗阻、穿孔等急性症状,评估可手术治疗。 2)回顾性研究表明:结直肠癌原发灶与肝转移灶同期切除和分期切除生存无统计学差异,此次先切除乙状结肠癌原发灶,等病情稳定后再切除肝转移灶。 ? 治疗:2021-05-03行开腹直肠癌根治术。 ? 2021-05-18术后病理:中分化腺癌。肿瘤大小:约5*5cm;大体类型:溃疡浸润型;组织学类型:管状腺癌;组织学分级:G2,中分化;浸润深度:浆膜下层;区域淋巴结:淋巴结 9/25阳性。 ? 后续化疗:原发病灶已经切除了,但是肝脏上的转移灶还存在,徐大爷还需接受进一步的化疗。2021-05-28至2021-06-28予以FOLFOX方案化疗3期,具体为:奥沙利铂110mg+亚叶酸钙0.6g+氟尿嘧啶3.25g化疗泵(4ml/h)、氟尿嘧啶0.55g微泵静推,2021-06-12因患者白细胞低,给予奥沙利铂110mg化疗。 肝脏转移灶前后比较 初始影像(2021-04-21):肝脏转移灶(红色箭头) 1月后转移瘤进展(2021-05-28) 行FOLFOX方案化疗3期后肿瘤稳定无明显进展(分别为2021-07-26及2021-08-04) ? 治疗:2020-08-25行肝转移瘤切除术。术后病理均符合结直肠癌肝转移。术后影像提示无肿瘤残留,并保留足够肝脏体积。 此时肝脏转移灶也切除了,这下徐大爷悬着的心也总算放下了不少,本以为多发的肝转移瘤是不治之症,仿佛早早判了死刑,不曾想竟然还能有手术机会,这为长期生存提供了基础条件。 治疗体会 多发肝转移不是手术的绝对禁忌,对于任何一个结直肠癌肝转移的患者,只要没有广泛的肝外转移,不管肝转移的负荷有多重,都不应该放弃治疗。综合应用药物转化和局部治疗手段,仍有部分患者可能获得根治治疗的机会。
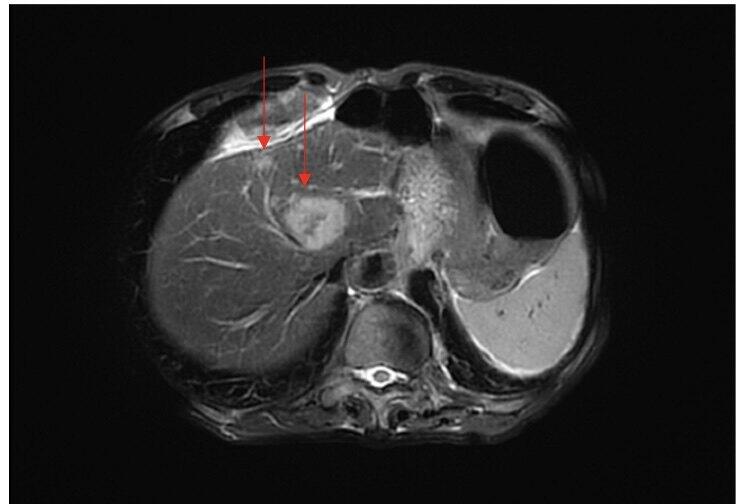 严盛 主任医师 浙江大学医学院附属第二医院 肝胆胰外科2054人已读
严盛 主任医师 浙江大学医学院附属第二医院 肝胆胰外科2054人已读 - 精选 医生,我的肿瘤“消失”了!(三)
经过两次CT检查,老王的肝转移灶“消失”了。但医生告知CT辨别不出的病灶不代表完全治愈。老王不禁担心:难道还要手术切除?术中能发现“看不见”的肿瘤吗? 面对DLM最根本的挑战仍然是术前成像。增强CT是诊断和监测CRLM使用最广泛的检查手段,其灵敏度为70-85%,特异性接近90%。但由于化疗可能会引起肝细胞改变(如脂肪变性、脂肪性肝炎和血窦充血),限制了CT对化疗后病灶的辨别能力。而PET单独或联合CT可用于检查结直肠癌转移灶,但对
 严盛 主任医师 浙江大学医学院附属第二医院 肝胆胰外科835人已读
严盛 主任医师 浙江大学医学院附属第二医院 肝胆胰外科835人已读 - 精选 医生,我的肿瘤“消失”了!(二)
上一篇小编说到,老王最近一次检查发现肝转移灶“消失”了,以为自己的肿瘤已经“治愈”,但医生告知肝转移消失(DLM)只是影像学的概念。老王糊涂了,难道“看不见”的病灶其实并没有消失? 为什么医生说DLM是影像学的概念呢? DLM是指治疗后利用影像学检查手段检测不到明显的肝转移病灶,多见于全身性化疗后的患者。由于DLM的定义依赖于影像学检查的成像质量和可检出性,因此预计其发病率和预后依赖于所使用的成像方式。CT由于其可用性强、成本较低,仍然是临床最常用的诊断和监测结直肠癌肝转移(CRLM)的手段,MRI、PET和超声检查(US)也会在特定情况下使用。不同影像学手段检测CRLM敏感性不同,导致DLM率不同。因此,因此,临床在描述病灶消失时,应描述清楚检查条件如何。 除去不同影像学检查手段的影响,临床上用于治疗CRLM的化疗方案也会影响肝实质成像,从而影响病灶的检出。例如5-氟尿嘧啶(5-FU)和伊立替康可能导致肝脂肪变性,而奥沙利铂则可能导致血窦充血。这意味着CRLM周围肝脏影像学特征的改变,CT无法辨别CRLM[1,2]。因此,老王不同的检查结果是由多种因素导致的,影像学检查手段和化疗方案都是肝转移灶“消失”的关键因素。 Tanaka等人的一项研究表明,18%的CRLM在化疗后可能消失[3],而van Vledder等人发现,在接受术前化疗的CRLM患者中,约25%的患者至少有一次DLM[4]。这说明高质量的检查手段虽然可以提高病灶的检出率,但随着有效的化疗方案的使用,以及多发性转移患者积极的手术和新辅助治疗,未来DLM的发病率可能会上升。 为了降低DLM的发病率,临床上需要辨别那些容易在治疗后发展成DLM的人群。虽然不同的影像学检查手段对于病灶的检出有显著差异,但其反应出的某些因素可以预示DLM的发生。如检查发现存在多发肝转移灶(三个及以上)和较小病灶(
 严盛 主任医师 浙江大学医学院附属第二医院 肝胆胰外科590人已读
严盛 主任医师 浙江大学医学院附属第二医院 肝胆胰外科590人已读 - 精选 医生,我的肿瘤“消失”了!(一)
老王(化名)去年确诊了结直肠癌肝转移,由于转移灶多发,暂不适宜手术。于是遵从医生的建议规律进行化疗并按时来院复查。直到最近一次当地医院的CT显示肝转移灶竟然“消失”了!老王欣喜万分的同时也非常诧异。这是不是意味着老王经过化疗以后肝转移被“治愈”了呢?且听小编细细说来。 在过去的几十年里,结直肠癌肝转移(CRLM)患者的治疗发生了重大突破,外科手术切除作为主要的治疗方式显著改善了患者预后。虽然肝切除术是肝转移疾病最具潜力的治疗手段,但由于晚期患者的化疗方案使其获益越来越大,针对此类人群的治疗方案也慢慢开始转变。 要知道并非所有的肝转移患者都可以直接手术切除。若术前评估认为残余功能肝体积不足30%或转移灶临近或侵犯重要的结构、器官等,往往不建议直接手术切除。此时新辅助治疗是适合此类人群的主要治疗手段,能够使部分患者的病灶达到可切除的状态,大大增加了手术机会[1]。(详见往期:“化不可能为可能”--不可切除结直肠癌肝转移的新辅助化疗) 大家可能要问了,既然新辅助治疗可以缩小病灶,那是否可以应用于所有的肝转移患者呢?目前认为发生肝转移的患者可以在术前进行抗肿瘤治疗,能够早期干预和消灭潜在的微转移病灶,达到改善预后的目的。但对于可直接手术切除的患者来说,新辅助治疗在一定程度上延后了手术时间,可能有肿瘤进展的风险;其次新辅助治疗后患者身体状态有一定程度的下降,可能会增加围手术期的并发症。因此,新辅助治疗更多的应用在肿瘤晚期或复发风险较高的患者中,可以降低患者肿瘤分期,降低复发率,也使部分不可手术的患者获得手术切除的机会。老王的肝转移灶多发,首选规律化疗,化疗之后肝转移灶慢慢缩小,甚至“消失”。 在术前进行新辅助治疗,便于临床医生在宏观上观察疾病的进展及对药物的反应,更进一步的了解患者的全身状况。可以预见的是,新辅助治疗患者在影像上和/或组织病理学上反应越好,其生存时间越长,治愈的可能性也更高。影像学评估是术前评价化疗效果的主要手段,外科医生据此选择手术时机,延长病人的生存期。影像学上的缓解提示肿瘤对化疗敏感,10~25%的患者在化疗后会出现一个或多个肝转移灶消失的情况[2-3]。老王的CT检查提示肝转移灶“消失”正是因为对化疗药物敏感,达到了影像学上的“完全缓解”。 那么老王的肝转移灶真的完全“消失”了吗?“消失”的病灶会不会再次出现呢?下一次我们将讲述“肝转移为什么会消失”。 图来源于网络,侵删 参考文献 1. Adam R, Delvart V, Pascal G, Valeanu A, Castaing D, Azoulay D, et al. Rescue surgery for unresectable colorectal liver metastases downstaged by chemotherapy: a model to predict long- term survival. Ann Surg. 2004;240(4):644–57; discussion 57–8. 2. Benoist S, Brouquet A, Penna C, Julie C, El Hajjam M, Chagnon S, et al. Complete response of colorectal liver metastases after chemotherapy: does it mean cure? J Clin Oncol. 2006;24(24):3939–45. 3. Elias D, Goere D, Boige V, Kohneh-Sharhi N, Malka D, Tomasic G, et al. Outcome of posthepatectomy-missing colorectal liver metastases after complete response to chemo- therapy: impact of adjuvant intra-arterial hepatic oxaliplatin. Ann Surg Oncol. 2007;14(11): 3188–94.
 严盛 主任医师 浙江大学医学院附属第二医院 肝胆胰外科952人已读
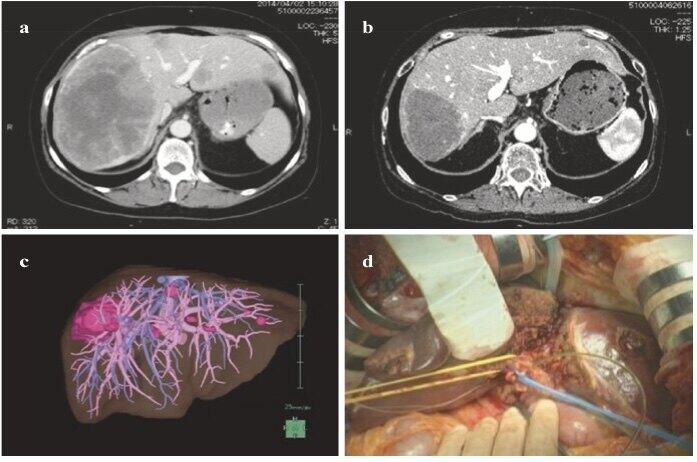
严盛 主任医师 浙江大学医学院附属第二医院 肝胆胰外科952人已读 - 精选 不可切除结直肠癌肝转移的手术疗效
结直肠癌(CRC)是癌症相关死亡的主要原因之一,近年来结直肠癌相关死亡人数显著增加。25%的结直肠癌患者在最初诊断时有临床可检测的肝转移,约50%的结直肠癌患者在病程中发生肝转移[1]。结直肠癌肝转移(CLM)的治疗对于提高结直肠癌患者的生存率至关重要,而肝切除是唯一的治疗方法。采用根治性切除术治疗的CLM患者预后良好,5年生存率接近50%[2,3]。在引入新的化疗药物和靶向药物后,包括奥沙利铂、伊立替康、贝伐单抗和西妥昔单抗,CLM患者的预后显著改善,一些最初无法切除的CLM患者在减期化疗后转为可切除的CLM。这些患者在治疗性肝切除后的长期生存率与最初可切除的CLM患者相似[4]。 一个接受转化治疗的患者的病例介绍 一位54岁女性,患有乙状结肠癌和双叶同步转移性肝肿瘤。图20.6a显示了无法切除的肝转移的初始状态。之后进行了乙状结肠切除术以及全身化疗。FOLFOX+panitumumab给药8个周期后,CLM缩小。然而,CLM的数量没有变化(图20.6b)。计算机断层扫描的三维重建显示多发性CLM缩小。即使在化疗后,也需要切除右侧三段和部分外侧段,以切除所有CLM(图20.6c)。 图20.6 (a)乙状结肠癌和同步肝转移的CT扫描;(b) 一期切除后进行CT扫描,然后进行全身化疗(八个周期的FOLFOX+Panitumab);(c) 肝转移和肝血管的三维重建; (d) 在左外侧段部分切除后,在切除的右三段和右门静脉结扎线上进行肝脏分割。 如果直接进行右三段切除术,残余肝脏体积(228ml)将太小,门静脉栓塞可能不足以使如此小的肝脏再生到足够大的尺寸,以满足三段切除术后的肝脏需求,我们在分期肝切除术(ALPPS)中进行了联合肝分区和门静脉结扎(图20.6d)。 在该研究中心,99mTc肝脏闪烁扫描术已常规用于估计肝脏储备,同位素给药15分钟后残余肝脏摄取量(LU15)>13是进行肝切除术的最低要求[5]。 在第一次肝切除术前,残肝体积和LU15分别为228ml和8.89。第一次肝切除术是切除三个外侧段转移瘤、右三段切除术线上的肝脏分割和右门静脉结扎。值得注意的是,随后的残余肝体积和LU15仅在3天内显著增加,分别达到466 ml(增加204%)和17.3(>13)。第二次肝切除术(右三段切除术)在第一次肝切除术后10天成功进行,患者在第二次肝切除术后8天出院,无并发症(图20.7)。虽然DFS的时间并不长,但迄今已获得4年生存期。 图20.7 最初无法切除的CLM患者在ALPPS手术期间未来残余肝体积、总肝LU15和残余肝LU15的变化。第一次ALPPS肝切除术后3天,残余肝体积和残余LU15显著增加。未来的残余肝体积(466毫升)和残余LU15(17.3毫升)都足以进行第二次肝切除术(右三段切除术)。残肝体积-绿线;总肝LU15–蓝线;剩余肝LU15–红线。 以上例子充分说明,就算失去手术机会的结直肠癌肝转移,只要经过转化治疗,再利用精湛的分期肝切除技术,就仍旧有治愈的希望,浙二医院肝胆胰中心严盛教授团队正在开展这项技术,为广大患者带来了福音。 References 1.Garden OJ, Rees M, Poston GJ, Mirza D, Saunders M, Ledemann J, et al. Guidelines for resection of colorectal cancer liver metastases. Gut. 2006;55 Suppl 3:iii1–8. [PMID: 16835351]. https://doi.org/10.1136/gut.2006.098053. 2.Fong Y, Fortner J, Sun RL, Brennan MF, Blumgart LH. Clinical score for predicting recurrence after hepatic resection for metastatic colorectal cancer: analysis of 1001 consecutive cases. Ann Surg. 1999;230:309–18. [PMID: 10493478]. 3.Dexiang Z, Li R, Ye W, Haifu W, Yunshi Z, Qinghai Y, et al. Outcome of patients with colorectal liver metastasis: analysis of 1613 consecutive cases. Ann Surg Oncol. 2012;19:2860–8. [PMID: 22526903]. https://doi.org/10.1245/s10434-012-2356-9. 4.Adam R, Delvart V, Pascal G, Valeanu A, Castaing D, Azoulay D, et al. Rescue surgery for unresectable colorectal liver metastases downstaged by chemotherapy: a model to predict long- term survival. Ann Surg. 2004;240:644–57. [PMID: 15383792]. https://doi.org/10.1097/01. sla.0000141198.92114.f6. 5.Chiba N, Shimazu M, Takano K, Oshima G, Tomita K, Sano T, et al. Predicting hepatic failure with a new diagnostic technique by preoperative liver scintigraphy and computed tomography: a pilot study in 123 patients undergoing liver resection. Patient Saf Surg. 2017;11:29. [PMID: 29270223]. https://doi.org/10.1186/s13037-017-0143-z.
 严盛 主任医师 浙江大学医学院附属第二医院 肝胆胰外科646人已读
严盛 主任医师 浙江大学医学院附属第二医院 肝胆胰外科646人已读 - 精选 结直肠癌肝内多发转移,失去手术切除机会怎么办?
老李是位豪爽的北方人,平日里烟不离手,喜欢大口喝酒,大口吃肉,身体结实,鲜有病疾染身。然而随着年龄的增大,身体状态渐渐不如往年。5年前,老李刚过55岁生日,一日与朋友聚会的宴席上多吃了些难消化的食物,导致肚子胀痛难忍,排气排便停止,不得已才到医院急诊就诊。 一检查吓一跳,全腹增强Ct提示结肠一个5cm的肿瘤病灶堵住了肠管,吃的东西无法通过这个地方,导致腹痛发作。后来,医生用肠镜给老李的病灶取了标本,经检测确诊为结肠癌。 再后来,老李怀着忐忑不安的心情接受了腹腔镜下结肠癌根治术。术后老李接受了数个月的规范性的化疗,虽然过程煎熬,索性老李恢复的不错。术后1年内倒是挺注意生活习惯和复查。 可是随着时间推移和复查指标的稳定,慢慢老李又忍不住抽起了烟,喝起了酒,也渐渐把复查的叮嘱忘在了脑后。 术后第2年,老李一位老同学因意外过世,让老李再次想起了复查肿瘤的事情。结果一遍检查下来,老李心凉了一半,影像学检查提示老李的肝脏内不知何时长了很多大小不等的结节,其中最大的一个有5cm,在肝脏中间。医生告诉他,原来结肠切除的地方没问题,但是肝内多发病灶考虑肠癌转移导致;目前已经丧失手术切除转移病灶的机会。 老李一下子蒙了,后悔自己麻痹大意,没有听医生的嘱咐按时复查,否则也不会这么被动。后来,经过医院专家讨论会诊,老李接受了一线化疗方案,可是2个多月的时间过去了,化疗药物效果不是特别理想;老李无奈接受了二线化疗方案,经过几个月的二线化疗后,老李的病灶较前有所缩小。 但是经过几次化疗的折腾,老李着实不甘心继续化疗,一直想着能否通过手术解决肝脏转移的问题。 此时,医院的医生给老李做了全面细致的检查,PET-CT提示老李除了肝内有转移病灶以外,其他地方都没有明确的转移病灶。经过肛肠外科专家和肝胆外科及肝移植外科专家的多学科联合讨论,建议老李这种情况,手术切除转移病灶已不现实,但是可以选择肝移植手术将含有转移瘤的病肝完整切除,再更换一个健康的肝脏,达到延长生存的目的。 虽然听着挺害怕,但经过详细的了解后,老李还是希望抓住这样的机会。经过一系列耐心的评估和准备,老李接受了肝脏移植手术,术后经历了一个月的住院治疗,老李渐渐康复。 再次劫后余生的老李,再也不敢麻痹大意,也乖乖的把烟酒戒掉,开始注意健康的生活方式,也认真的记录自己的病情复查结果和各项指标变化情况。 值得庆幸的是,如今老李肝移植术后已经2年了,各项复查指标都挺好,也没有看到新的病灶复发的迹象。 老李不知道日后自己究竟会痊愈康复还是何时复发,但老李知道的是,不论结果如何,都该保持一颗乐观豁达的心,积极面对生活的风雨洗礼,不害怕不气馁,坚持健康良好的生活习惯,认真听取和配合医生的指导及建议,去迎接每一个升起的朝阳! 那么生活中像老李这样的病人,发现肝脏有无法切除的结直肠转移癌,能否选择肝移植手术进行治疗呢?今天我们就来聊一聊这个话题。 我们知道,结直肠癌是世界范围内第三高发的恶性肿瘤,在各类肿瘤致死率中排第二位。由于结直肠的血液回流通过门静脉系统汇入肝脏的解剖特性,约有一半确诊的结直肠癌患者会出现肝脏转移。 对于结直肠癌肝脏转移的患者,手术切除转移病灶是唯一有效的治疗手段。虽然手术技术不断进步,但是能够手术切除肝脏转移病灶的患者不足50%。前期我们谈到了结直肠癌肝转移的手术策略,详细解释了不同情况下的手术治疗策略。然而,仍有超过50%的结直肠癌肝转移患者没有机会进行根治性手术切除治疗。对于这类无法手术的患者,虽然能选择化疗控制疾病进展,但是其效果并不理想,此类患者的5年生存率,仅仅不足10%。 早年有研究尝试使用肝移植手术治疗此类患者,但受限于当时外科技术和药物治疗条件,结果并不理想,甚至一度成为禁忌症。近十年来,随诊外科技术的进步和移植医学的发展,国外有研究发现,对于某些特定的患者,采用肝移植手术治疗无法手术切除的结直肠癌肝转移患者,可以获得较为理想的生存期。这一研究使得肝移植治疗此类患者成为了可能的选择,并且越来越热门。 究竟什么样的病人适合选择肝移植手术进行治疗呢? 研究证实,选择肝移植手术治疗无法手术切除的结直肠癌肝转移患者,需要满足下面几个条件:1.根治性切除原发结直肠癌病灶;2.至少进行6周的化疗;3.肝脏内有无法手术切除的转移癌灶;4.肝外没有转移的病灶;5.患者状态良好,(体重下降不超过10%)。 那什么情况的患者接受肝移植治疗的效果不理想呢? 研究表明,存在下述情况的患者肝移植效果较差:1.肝内最大转移瘤直径超过5.5cm;2.原发结直肠癌切除时间和肝移植时间间隔小于2年;3.肝移植前患者CEA水平超过80ug/L;4.肝移植前通过化疗无法控制病灶进展的。 接受肝移植手术后的治疗效果究竟如何? 挪威的Oslo大学的研究表明,按照上述标准选择患者接受肝移植手术,患者的术后1年生存率可达95%,术后5年生存率可达60%。另外一项荟萃分析的统计分析表明,2005年后,患者术后1年生存率高达94.5%,术后5年生存率达到65.8%。这一结果远远优于进行化疗的患者。 因此,对于满足上述条件的无法手术切除的结直肠癌肝转移患者,可以考虑选择肝脏移植手术进行治疗,以期达到延长生存的最终目的。 如果您或身边的人有此类问题的困扰,不妨赶紧来我们医院大肠外科和肝胆胰外科门诊咨询了解吧! 图片来源:网络
 严盛 主任医师 浙江大学医学院附属第二医院 肝胆胰外科914人已读
严盛 主任医师 浙江大学医学院附属第二医院 肝胆胰外科914人已读 - 精选 结直肠癌肝转移并非不治之症!
结直肠癌俗称大肠癌,是起源于结肠上皮的恶性肿瘤。以40~50岁年龄组发病率最高,男女之比为2~3:1。结直肠癌在临床上比较常见,发病率和死亡率均居所有肿瘤的第3位。根据流行病学调查,2/3的结直肠癌患者最终会出现肝转移。而有些患者平时感到身体不舒服,比如说出现排便习惯改变、便血、乏力、体重减轻等症状,却经常拖延治疗,最后在医院检查时发现得了结肠癌,并且已经发生了肝转移。发生肝转移怎么办?下面我们为大家讲一讲结肠癌肝转移,希望为广大朋友们防病、治病能带来一些帮助。 肝脏是结直肠癌远处转移最常见的靶器官,肝转移灶的治疗是结直肠癌患者治疗的重中之重。肝转移的患者可行的治疗方式主要包括手术切除、全身化疗及靶向治疗、射频消融、介入治疗等等。目前认为,手术完全切除肝转移灶是结直肠癌肝转移(colorectal liver metastasis,CRLM)患者获得根治的主要手段,也是改善患者预后的最佳方案。 在未治疗的人群中,肝转移是造成患者死亡的首要原因,其中位生存期仅为6.9个月。相比之下,接受化疗或靶向药物作为一线治疗手段的患者,中位生存期为22~28个月,5年生存率不足10% 【1】。而能进行根治性切除术的患者5年生存率可提高至42% 【2】。 由此可见,能否行根治性手术切除是决定结直肠癌肝转移患者预后的关键因素。 那么哪些病人可以接受根治性手术切除? 传统的肝转移灶切除手术适应征主要包括以下几个方面: (1)无肝外转移。 (2)肝转移灶数目<4个,且肿瘤最大直径<5cm,切缘>1cm。 (3)异时性肝转移,且仅累及单个肝叶。 然而,这样严格的标准仅适用于10%~20%的肝转移患者。因此,国际上众多研究致力于在保证肝切除根治性和安全性前提下,扩大肝转移手术切除的受益人群。 2018版《中国CRLM诊断和综合治疗指南》指出,结直肠癌肝转移手术切除适应征主要有以下3点: (1)结直肠癌原发灶能够或已经根治性切除。 (2)根据肝脏解剖学基础和病灶范围,肝转移灶可完全无残留切除(R0切除),且要求保留足够的功能性肝组织(肝脏残留体积≥30%~40%)。 (3)患者全身状况允许,无不可切除或毁损的肝外转移病变,或仅为肺部结节性病灶,但不影响肝转移灶切除决策的患者。 与以往的指南相比,肝转移灶的大小、数目、部位及分布等已不再是判断CRLM患者是否适合手术的单一决定因素。另外,切缘不足1cm、可切除的肝门淋巴结转移、可切除的肝外转移病灶(包括肺、腹腔)等也被纳入手术范畴 【3】。 手术方式该怎么选择? 目前可切除结直肠癌肝转移手术治疗中,手术方式尚有多种选择。定义有3种方式: ①“传统分步切除”,即首先切除原发灶而后切除肝转移癌; ②“联合切除”,即同时切除原发灶及转移癌; ③“肝优先切除”,即优先切除肝转移灶而后切除原发肿瘤。 关于原发灶和转移灶的手术顺序一直存在争议。 既往认为,同期切除结直肠癌肿瘤及肝转移灶的并发症和死亡率高。因此,传统的模式是首先手术切除原发直肠或结肠肿瘤,然后进行系统化疗,2~3个月后再考虑行肝转移灶切除术。 然而,随着新的手术技术和手术理念的应用,一些研究认为,同期切除结直肠肿瘤原发病灶及肝转移灶,其围手术期死亡率和严重并发症发生率与分期手术大致相当,而患者住院时间和治疗费用明显减少,并能避免第一次手术后因肿瘤扩散而丧失第二次根治性手术机会的风险。 部分学者认为,传统的二期手术可能会造成患者在两次手术间期发生肝转移灶进展而失去手术机会,同时,少数患者原发病灶无明显肠道梗阻、穿孔和出血等症状,但肝转移灶迅速发展威胁患者生命,因而提出了“肝脏优先模式”,即对特定的患者来说,先进行一定阶段的化疗(对直肠癌患者可进行放疗),再择期行肝切除术,术后再次行辅助化疗或结直肠癌根治术 【4】。 因此手术方式可结合患者年龄、肿瘤直径及位置、患者经济状况等综合考虑决定。 手术范围如何确定? (1)对手术切缘理解的演变:现有共识认为,组织学阳性切缘是切除术后复发的预测因素,但手术中需预留的无肿瘤切缘宽度仍存在争议。一项纳入2715例患者的研究发现,1mm的切缘宽度可获得33%的5年总体无瘤生存率,且增加切缘宽度并未相应增加患者无瘤生存率方面的获益 【5】。而在2018年,一项纳入患者年龄、新辅助化疗应用、肿瘤原发灶位置及肝脏转移灶数目等因素的Meta分析进一步证实,切缘>1mm即可让患者获益,而大于1cm的手术切缘可获得更好的预后 【6】。 因此,对于阴性切缘的患者,1mm以上的无肿瘤切缘已经足够,但如果条件允许,外科医师仍需尽量争取1cm的切缘宽度。 (2)保留实质的肝切除:对于功能正常的肝脏,20%的剩余肝体积(FLR) 是肝切除术后可保留的最小安全体积,而存在潜在肝损害的患者,往往需要更高的FLR。在这种背景下,保留实质的肝切除(parenchymal sparing hepatectomy,PSH)应运而生。保留实质的肝切除术能保留尽量多的肝实质,一方面提高了结直肠癌肝转移患者肝切除的安全性,另一方面也为肝内复发后的治疗留出更多的余地,增加肝脏对化疗的耐受性以及再次肝切除的可能性。研究发现,对肝转移患者施行保留实质的肝切除术与大范围肝切除相比,二者的长期生存率差异并无统计学意义,且保留实质的肝切除术后并发症发生率更低,体现出良好的外科优势 【7】。 如果结直肠癌肝转移患者行肝切除术后肝内又出现复发病灶怎么办? 尽管手术切除可延长患者生存并为治愈疾病提供可能,但肝切除术后患者仍存在着非常高的复发率。在一项纳入846例结直肠癌肝转移患者的研究中,共有670例患者在肝切除术后5年内出现肿瘤复发,复发率高达78.8%,其中30%是肝内复发。同时,研究进一步显示,术后8个月内出现复发的患者,其5年生存率远低于8个月以上出现复发的患者(18.5% 比 53.4%,P
 严盛 主任医师 浙江大学医学院附属第二医院 肝胆胰外科1075人已读
严盛 主任医师 浙江大学医学院附属第二医院 肝胆胰外科1075人已读 - 精选 严传身教,盛德足可矜——记2015年百名优秀住培带教老师
严盛主任医师作为浙江大学附属第一医院中广受推崇的住院医师带教老师,扎根临床带教一线15年,坚持胜任力导向的教学理念,以提高住院医师的临床规范诊疗能力兼顾培养教学和科研素养为教学核心,秉持“言传身教、恪尽职守、乐于奉献”的原则,基于丰富的临床经验、严谨的临床科研思维、令人称道的医患沟通能力,关心爱护年青住院医师,对专业知识技能的培训高标准严要求,为培养出合格的新一代住院医师付出了大量心血与汗水。整躬率物,良师谆谆在实力雄厚、人才济济的浙江大学附属第一医院肝胆胰外科,严主任的手术技艺与风格自成一家。严主任成为一位优秀的外科医生靠的不仅是天赋聪凛,更多的是精益求精、追求卓越的刻苦练**。青年时代的他在扎实掌握理论知识的同时,积极观摩前辈们的手术来分析总结术式的优缺点,通宵达旦地进行动物实验和模拟操作来磨练技能,并在多个优秀的国外临床及科研机构学**先进理念,反复琢磨,不断思索改进,融百家之长,逐渐形成了独树一帜的解剖理念和手术风格。而今严主任仍是孜孜不倦,不断反思总结,提升自我。这份刻苦钻研、精益求精、严谨求实的敬业精神时时感召着每一位年青的住院医师。在临床带教中,严主任向住院医师悉心传授多年经验总结出的专业理论知识、查房规范与技巧、实践技能操作规范及手术技巧,尤其注重对住院医师的临床思维能力的培养与锻炼。在病房技能操作及手术中,严主任很愿意给住院医们提供实践的机会,严格要求规范操作,严肃指出不当及可改进之处。同时,严主任注重培养住院医师们的临床科研思维,总是引导他们从临床出发,学会思考,学会发现问题,并积极尝试解决问题。严主任一向认为,只有这样积极思考并创新的医生才能成为一位出色的医生,才能不断推动临床工作的发展。另外,严主任鼓励住院医们加强专业外语学**从而可及时获取国内外最先进的知识与技术并顺利地进行科研工作。心境澄明,大爱无声严主任的一位同事对他的评价颇为中肯:严主任是一位纯粹的大夫,不追名逐利,一心只想当个好医生。的确,住院医们永远只看到严主任奔波于病房、手术室及实验室的身影,从不曾见过严主任汲汲营营,将时间与精力损耗于追求名利上。可以说严主任是淡泊名利者,但正所谓“非淡泊无以明志,非宁静无以致远”,或许也可称严主任为一个有大抱负者,一个大理想主义者。他希望毕生所学能使更多人有足够强健的体魄支撑以缔造绚烂人生,希望能在人类医学前进历史中留下些自己的印记。严主任总是和年青住院医们说:“一个医生如果将名利放在首位,就背离了他行医的初衷;只有将患者放在首位,才对得起当年宣过的誓言。”他也曾反复向住院医们强调作为外科医生一定要首先关注两件事:一是怎样为患者提供最佳的治疗方案以获得最好的治疗效果;二是怎样提高手术技能,为患者实施近乎完美的手术。“医者仁心”,就是严主任对待患者最真实的写照。严主任对每位就诊的病患,总是用温暖的话语和无言的实际行动给予患者悉心的照顾。戴一副眼镜、发鬓斑白的他平易近人,举手投足间透显出温文儒雅的内涵和修养。在病房及医生办公室时常能看到他身着整齐的衬衫领带及整洁的白大褂面带微笑与同仁、学生、患者及其家属交谈,在病房走廊中也时常能听到病人及家属满溢尊敬与感激之情的声声问好与感谢,跟着严主任的住院医们不时就能见到患者送来锦旗。住院医们一致认为跟着严主任学**,虽然十分辛苦,但经常满足,总是简单纯粹,这一路获益匪浅。益友殷殷,明德至善严主任是一位备受住院医爱戴倚赖的良师,也是住院医们可推心置腹的益友。住院医们愿意向严主任倾诉工作生活中的喜悦和迷茫,严主任也乐意与学生们分享自己的经验体悟。严主任对年青住院医师们的关怀与爱护总如春风化雨,润物细无痕。2012年3月份,哈尔滨医科大学出了一起恶性伤医事件,多名医务人员被患者刺伤,在读医学硕士生王浩因伤势过重不幸逝世。此事一出,举国哗然。更令人震惊的是,事后有网站调查显示六成余网民认为医生该杀,死有余辜。这让当时初入医途的住院医们感到莫大的心寒与悲哀,甚至有人有趁早退出医疗行业的消极想法。大家的内心愤懑不安,对未来感到迷茫,医疗工作也受到影响。严主任把住院医们的言行和心理的细微变化都看在眼里,记在心里。很快,严主任就私下里找每个住院医谈心,不是所谓的科室学**,更不是空洞的说教,有的只是一位朋友款语温言的疏导,有的只是一个过来人对 “医”生的指引,有的只是一个优秀榜样在临床查房诊疗过程中的身体力行。因此组内的医生和学生迅速梳理好情绪,明确追求,重建信心,冷静客观地重新认识这一事件,不断修炼自身,更加认真,更加努力,更加用心地与患者沟通,与家属交流。严主任以“心不清则无以见道,志不确则无以立功”为座右铭,在15年的临床带教中,身体力行,言传身教,高标准严要求,培养了一大批具有良好的职业道德、合格的岗位胜任力、扎实的医学理论知识和临床技能、不断探索的创新精神的临床医师。
严盛 主任医师 浙江大学医学院附属第二医院 肝胆胰外科5580人已读 - 医学科普 结直肠癌肝转移的辅助化疗
结直肠癌是世界上第三大最常见的恶性肿瘤。 大约一半的患者伴随结直肠癌肝转移(CRLM),其中15-20%的肝转移与原发肿瘤同步。不幸的是,只有 20-30%的CRLM患者可手术切除(长期生存的唯一选择)。尽管从未有前瞻性随机研究比较过手术与化疗的效果,但目前一致认为手术切除是 CRLM 患者的首选治疗方法。然而,70%的患者在完全切除肝和肝外病灶后仍会复发。为了改善预后,化疗已以不同方式使用,如辅助、新辅助、围手术期、全身和局部肝动脉输注化疗。然而,关于总生存率、最佳化疗方案以及患者是否适合接受化疗仍存在争议。尽管有完全切除术后辅助化疗的指南,但循证医学依据尚不充分。 本专题将从三个方面展开。此篇先介绍结肠癌肝转移辅助治疗的临床研究情况,后续两篇将随后放出,敬请关注。 结直肠癌肝转移灶完全切除后辅助化疗的主要目的是根除微转移病灶。已有随机对照研究证实全身辅助化疗提高了结直肠癌初次手术后的生存率,并改善无病生存率和总生存率。因而结直肠癌肝转移完全切除后,辅助化疗逐渐受到重视。 第一项临床研究比较了单独手术与手术加辅助治疗(5-氟尿嘧啶联合亚叶酸钙)两者的疗效差别。由于入组人数较少,加之除结直肠癌肝转移外,还纳入了部分肺转移的患者,导致两者差别无统计学意义。另一项研究加大了样本量,共计纳入了173名患者,发现在排除了前文中的影响因素后,观察到明显的无病生存期获益。两年后,前2项试验的汇总数据发表,描述了对 278 名患者的分析,观察到无病生存期和总生存期的获益。还有临床研究选择在5氟尿嘧啶联合亚叶酸钙的基础上加伊利替康和奥沙利铂,结果无明显的生存获益。此外还有临床研究证实需在辅助治疗中避免使用西妥昔单抗,因其导致无进展生存期减少。 表一 结直肠癌肝转移辅助治疗的若干临床试验。
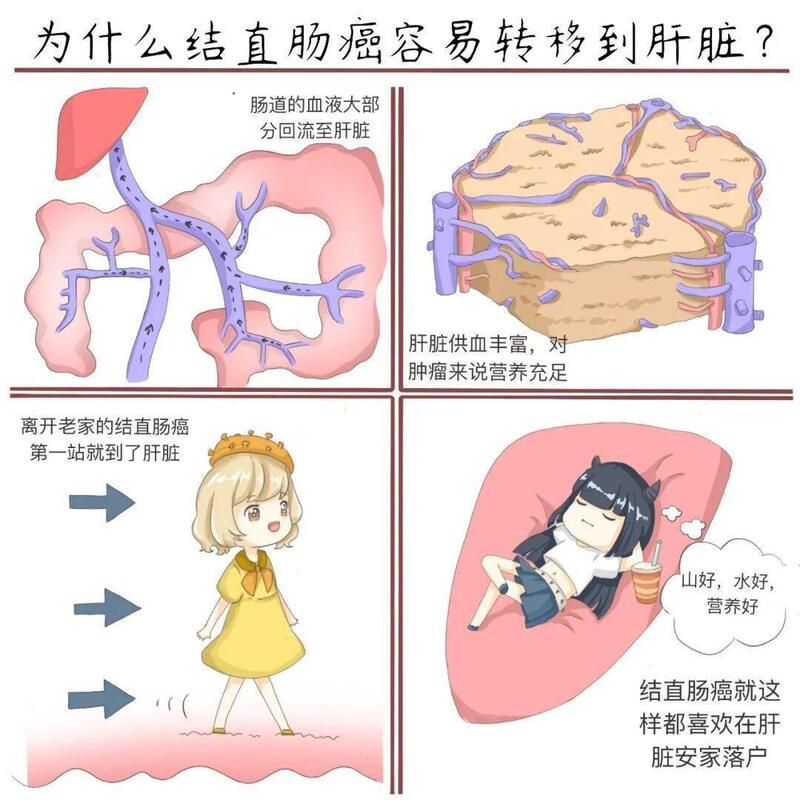 严盛 主任医师 浙江大学医学院附属第二医院 肝胆胰外科848人已读
严盛 主任医师 浙江大学医学院附属第二医院 肝胆胰外科848人已读





